Esimest korda kirjeldati HIV-nakkust selle viimases staadiumis, mida hiljem nimetati Acguired Immunodehiciencu sündroomiks (AIDS), ajakirjas "Morbidity and Mortality Weekly" 06/05/81, mille avaldas haiguste tõrje keskused - CDC (USA, Atlanta). Teises MMWR-i raportis teatati, et Los Angeleses haigestus 5 noort homoseksuaali haruldasesse kopsupõletikku ja kaks neist surid. Järgmise paari nädala jooksul lisandus uut teavet: veel 4 juhtumit Los Angeleses, 6 San Franciscos, 20 New Yorgis. Kõigi immuunsüsteem kukkus müstiliselt üles. Neil oli raske kopsupõletik, mille põhjustasid pneumatistlikud mikroorganismid, mis on kopsudes väga levinud, kuid tavaliselt ei suuda "normaalsetel" inimestel haigusi põhjustada. Mõnel patsiendil tuvastati levinud pahaloomulised nahakasvajad, nn Kaposi sarkoom. Lisaks täheldati mitmel juhul pneumotsüstoosi ja Kaposi sarkoomi kombineeritud vorme. Spetsiaalsed uuringud näitasid, et patsientidel oli väljendunud immuunsüsteemi allasurumine, millega kaasnes erinevate sekundaarsete infektsioonide - kandidoos, tsütomegaloviirus- ja herpeedilised infektsioonid jne - teke. Patsiendid olid homoseksuaalid. Niisiis moodustas San Francisco AIDS-i patsientide seas alguses üle 90%. Kui 1981. aasta alguses räägiti 5 juhtumist, siis suvel oli neid juba 116.
1982. aasta kevadel haigestus esimene patsient hemofiiliasse – pärilikku haigust, vere hüübimatust, mis mõjutab ainult mehi. Seejärel hakkas hemofiilia "uue haiguse" juhtude arv kasvama, kuigi sel ajal oli USA-s registreeritud 15 hemofiiliahaiget. AIDSi registreerimise sagedus hemofiiliahaigete seas kasvas kiiresti ja tekitas põhjendatud muret hemofiiliahaigetele nii vajaliku doonorverepanga saastumise pärast. 1982. aasta detsembris. avaldati aruanne vereülekandega seotud AIDS-i juhtude kohta, mis võimaldas teha oletuse nakkustekitaja "tervisliku" (doonori poolt) kandmise võimaluse kohta.
Samal ajal kui meditsiinis arutleti immunosupressiivsete seisundite tekkepõhjuste üle, ilmus üha uusi teateid haiguse juhtudest. Patsientide seas oli mõlemast soost narkomaane, kellel ei ole kalduvust homoseksuaalsusele. Mõned on püüdnud oma immuunsupressiooni seletada ravimitega. Tõepoolest, mõned ravimid vähendavad immuunsust, kuid see immuunsupressioon ei sarnane AIDS-i spetsiifilisele.
1983. aasta jaanuaris teatati AIDS-ist kahel naisel, kes seksisid AIDS-i patsientidega, mistõttu tekkisid spekulatsioonid haiguse võimaliku heteroseksuaalse ülekandumise kohta. Laste AIDS-i juhtude analüüs on näidanud, et lapsed võivad saada haigusetekitaja (tõenäoliselt perinataalsel perioodil) nakatunud emalt.
Teadlased juhtisid tähelepanu seostele mõnes patsiendirühmas. Niisiis kirjeldati haiguse grupijuhtumeid omavahel seksuaalsuhetes olnud homoseksuaalide seltskonnas. Lisaks haigestus nende homoseksuaalidega koos narkootikume tarvitanud mittehomoseksuaalne narkomaan ja ühe neist isikutest (biseksuaalist) armuke. Oli loomulik oletus, et haigust põhjustab nakkustekitaja, mis kandub edasi seksuaalvahekorras ja verega, kuna ravimite intravenoossel süstimisel kasutatakse tavaliselt ühte süstalt, mida reeglina ei steriliseerita, mis on narkomaanide nakatumise põhjus.
Haigus tabas jätkuvalt üha laiemalt levinud kontingente. Avastatud juhtumite arv kahekordistus igal aastal. Oluliseks tähelepanekuks oli suure hulga haigusjuhtude avastamine Haiti saarelt pärit immigrantide, Aafrika rassi esindajate seas. Haitilaste seas ei olnud haiguse sõltuvust homoseksuaalsuse või intravenoosse uimastitarbimise tõenäosusest.
Kui USA patsientide seas olid ülekaalus mehed vahekorras 10:1, siis Haitil oli haigete naiste arv ligikaudu võrdne haigete meeste arvuga. Haigusjuhtumeid hakati registreerima Euroopas, kus tuvastati haiged aafriklased, samuti puudus haiguse sõltuvus soost ja halbadest harjumustest.
Haiguse nakkavas olemuses polnud enam kahtlust, sest 1-2 aastaga muutus AIDS paljudes maailma riikides erinevate elanikkonnarühmade seas epideemiaks.
Ja 1983. aastal, peaaegu samaaegselt Prantsusmaal ja USA-s, eraldati AIDS-i haigetelt viirus. Prantsusmaal eraldas viiruse Pariisi Pasteuri Instituudis professor Luc Montagnieri rühm raske lümfadenopaatiaga AIDS-i patsiendi lümfisõlmest, mistõttu nimetati seda "lümfadenopaatiaga seotud viiruseks". Ameerika Ühendriikides eraldas viiruse professor Robert Gallo rühm AIDS-i patsientide perifeerse vere lümfotsüütidest, samuti AIDSi epideemiliste näidustuste osas skriinitud isikutest. See sai nimeks "T-lümfotroopne III tüüpi inimese viirus". Prantsusmaal ja USA-s isoleeritud viirustüved osutusid morfoloogia ja antigeensete omaduste poolest identseks. AIDSi põhjustaja määramiseks võttis Maailma Terviseorganisatsioon (WHO) 1985. aastal kasutusele lühendid HTLV-III / LAV ja alates 1987. aastast. HIV (inimese immuunpuudulikkuse viirus).
Seejärel leiti AIDS peaaegu kõigis maailma riikides ja kõigil mandritel.
Ellujäämine pärast HIV-nakkust
Immunoloogilised uuringud on näidanud, et nendel patsientidel on CD4-lümfotsüütide (E-abistajate) sisaldus järsult vähenenud. Järgnevatel aastatel kirjeldati mitmeid oportunistlikke infektsioone ja kasvajaid, mis on iseloomulikud immuunsupressiivsetele isikutele. Tagantjärele on näidatud, et sarnast sündroomi on täheldatud alates 70. aastate lõpust mõnes USA, Lääne-Euroopa ja Aafrika linnades, mitte. ainult homoseksuaalide, aga ka narkomaanide populatsioonis.vere ja selle saaduste retsipientidel on nakkuse edasikandumise olemus sarnane B-hepatiidiga.
See viirus kuulub RNA-d sisaldavate retroviiruste rühma, millel on ensüüm - pöördtranskriptaas, mis tagab kahjustatud rakkude genoomis viiruse desoksüribonukleiinhappe ilmnemise koos makrofaagide kahjustusega ja T4 (CD4) - lümfotsüütide - replikatsiooniga rakkudes. viimane viirus.
Immuunsüsteemi järkjärguline hävimine põhjustab omandatud immuunpuudulikkuse sündroomi (AIDS) väljakujunemist.
Tulenevalt asjaolust, et HIV-antikehad esinevad selles haiguses erinevate kliiniliste ilmingutega juba ammu enne AIDSi tekkimist, sai haigus teise nime - HIV-nakkus.
Leiti, et haiguse alguses võib välja kujuneda gripilaadne sündroom, mille järel võivad inimesed jääda paljudeks aastateks viiruse "kandjateks" ilma tõsiste haigustunnusteta, kuid järk-järgult hävib viirus immuunsüsteemi. CD4 rakkude arv väheneb ja haigus progresseerub.
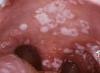
Esialgsete sümptomite hulka kuuluvad nõrkus, öine higistamine, kehakaalu langus, limaskestade kõrvalekalded ja püsiv generaliseerunud lümfadenopaatia (PGL). Haiguse edasise progresseerumisega arenevad vöötohatis, suuõõne kandidoos, keele karvane leukoplaakia ja teised. Seda sündroomi nimetatakse AIDS-iga seotud kompleksiks (ARC).
Selline kompleks on reeglina seisund, mis areneb tulevikus AIDS-i.
Seejärel annavad oportunistlikud infektsioonid või kasvajad pildi arenenud AIDS-ist. Mõnel juhul võib asümptomaatiline HIV-nakkus areneda kiiresti AIDS-iks. Praeguseks on aga teada praktiliselt terveid pikaealisi kandjaid, kes on HIV-iga elanud üle 10 aasta.
Välisteadlased on isoleerinud viiruse paljudest inimkeha bioloogilistest vedelikest. Viiruse suur ja seetõttu ka kõige ohtlikum kontsentratsioon leidub naise veres, spermas, tupesisus ja rinnapiimas. Viirust leidub ka süljes, uriinis ja isegi pisarates, kuid äärmiselt väikeses kontsentratsioonis. Kõigil hästi uuritud ja tõestatud juhtudel tekkis nakatumine vere-vere, sperma-vere kontaktide kaudu. Suurim võimalus nakatuda on siis, kui viirus siseneb otse vereringesse.
Peaaegu kohe pärast esimesi HIV-i teateid ilmus teave selle äärmiselt suure varieeruvuse kohta. HIV pöördtranskriptaasi vigade tekkimise määr on nii kõrge, et ilmselt pole looduses kaht absoluutselt identset HIV genoomi. Veelgi enam, viirusosakese ümbrise glükoproteiini kodeeriva genoomi väga varieeruva osa varieeruvus isegi ühel patsiendil on sageli 15 protsenti ja erinevates riikides eraldatud viiruste erinevused ulatuvad mõnikord 40-50 protsendini. Ilmselgelt ei saa sellised suured erinevused mõjutada lähenemisviise vaktsiini väljatöötamise strateegiale.
Algselt ilmus viirus Aafrikasse ja sealt edasi Haitile, kus kogu Aafrika elanikkond sattus äärmise vaesuse tõttu kergesti seksuaalse ärakasutamise ohvriks ning seejärel jõudis see USA-sse. Teadlased nõustuvad, et New York oli üks AIDSi leviku epitsentreid. Esimesed juhtumid Lõuna-Aafrikas olid kaks valget homoseksuaali, kes naasid New Yorgis veedetud puhkuselt. On tõestatud, et esimesed üheksa aidsihaiget Saksamaal nakatusid USA-s.
1983. aastal avaldas ajakiri Science Prantsuse teadlaste artikli. Nad teatasid retroviiruse olemasolust kahel 33-st AIDS-i patsiendist, mis erinevalt HTLV-1-st ei suutnud mõjutada T-lümfotsüütide pahaloomulist transformatsiooni. Autorid andsid sellele nimeks LAV (Lymphadenopathy Associated Virus). See ei põhjusta paljunemist, vaid vastupidi, T-lümfotsüütide surma.
1984. aastal kuulutati AIDS USA terviseprobleemiks number üks. Samal ajal loodi selle uurimiseks New Yorgis spetsiaalne instituut.
Selle haiguse epideemia on mõjutanud peaaegu kõiki ühiskonna aspekte, sealhulgas perekonda, kooli, äri, kohtut, sõjaväge ja valitsust.
Hoolimata sellest, et AIDS kuulutati 1984. aastal USA rahvatervise probleemiks number üks, sõnastati AIDS-i vastu võitlemise riiklik probleem ja programm palju hiljem. Alles 5. veebruaril 1986 andis president R. Reagan Everett Kuppile ülesandeks koostada aruanne. Vastavalt juhistele konsulteeris Kupp 26 USA organisatsiooniga (AIDS Council, Life and Health Insurance Council, Elementary and High Schools Associations, Nurses, Red Cross, Federation of Teachers, Council of Churches jne).
Pärast probleemi hoolikat uurimist avalikustati 22. oktoobril 1986 Ameerika Ühendriikide peakirurgi raport Ameerika rahvale suunatud pöördumise vormis. Üleskutse avaldati trükis, edastati raadios ja televisioonis.
Aruandes on välja toodud peamised AIDSi leviku teed riigis. Kupp rõhutas, et ainsad relvad AIDS-i vastu võitlemisel on haridus ja informatsioon, mille eesmärk on muuta inimeste käitumist. Ta rõhutas, et AIDS tuleb kiiresti leida hariduse varases staadiumis hügieeni- ja terviseprogrammi raames. Seksuaalkasvatust koolis (sh turvaseksi kohta käivat teavet) on vaja täiendada perekonnas omandatud teadmiste summaga. See koolitus ei tohiks olla vähem intensiivne kui liikluseeskirjade koolitus. Viiruse avastamine (ei enne ega pärast HIV avastamist) pole kunagi nii laialdast avalikku pahameelt tekitanud. Otsene tagajärg oli enneolematult suur rahastamine HIV-i nakatunute arendamiseks, ennetamiseks, ravimiseks, aga ka alusuuringuteks. 1980. aastate keskel liitusid nendega silmapaistvad ülemaailmse mainega teadlased ja noored spetsialistid paljudest riikidest. Selle tulemusel teati peagi HIV-i kohta palju rohkem kui mõnest teisest pikka aega teatatud nakkusest. sisaldas teavet 48703 HIV-iga seotud publikatsiooni kohta (umbes pool gripiviirusest).
HIV-i uurimine on võimaldanud teha palju avastusi mitte ainult viroloogias, vaid ka sellega seotud teadusharudes – immunoloogias, epidemioloogias ja molekulaarbioloogias.
AIDSi müsteerium
Sellest ajast alates on nad kogu maailmas püüdnud välja selgitada, kust ta tuli. Esitatakse erinevaid hüpoteese, sealhulgas fantastilisemaid: näiteks, et HIV on tulnukas viirus.
On mitmeid hüpoteese, millel on teaduslik alus.
Ahvid on süüdi
Varaseim ja võib-olla kõige usutavam hüpotees HIV olemuse kohta on seotud ahvidega; rohkem kui 20 aastat tagasi väljendas seda dr Bette Korber Los Alamose riiklikust uurimislaborist (New Mexico, USA). Selle hüpoteesi kohaselt sattus HIV-i eelkäija šimpansitelt inimverre; see juhtus möödunud sajandi kolmekümnendatel. See võis juhtuda üsna lihtsalt – hammustusest või tapetud looma korjuse lõikamisel. Viirus alustas oma surmavat invasiooni Lääne- ja Ekvatoriaal-Aafrikast. (Muide, just kolmekümnendatel aastatel toimus Aafrikas šimpanside massiline hävitamine.)
Pean ütlema, et Korberi hüpotees põhineb tõsistel teaduslikel uuringutel. Teadlaste käsutuses oleva ulatusliku andmebaasi põhjal reprodutseeriti HIV sugupuu teadaolevate viirusmutatsioonide osas. Pärast seda kirjutati spetsiaalne programm ja Nirvana superarvuti alustas loendust. Inimese immuunpuudulikkuse viiruse virtuaalne esivanem avastati 1930. aastal. Teadlaste sõnul on võimalik, et just sellest kuupäevast algab epideemia, mis on praeguseks mõjutanud enam kui 40 miljonit inimest planeedil.
Hiljem leiti tõepoolest šimpanside verest haruldane viirus, mis inimkehasse sattudes võib põhjustada surmava haiguse. Dr Khan tegi sensatsioonilise avastuse, uurides koeproove emase šimpansi nimega Marilyn, kes suri USA õhujõudude teaduskeskuses 15 aastat tagasi ebaõnnestunud sünnituses.
Šimpansid on aga vaid surmava viiruse kandjad, mis neil haigusi ei põhjusta. Miks see juhtub, on siiani mõistatus. Kui suudame mõista, kuidas ahvid õppisid infektsiooniga toime tulema, saab 20. sajandi katku tõhusa ravi loomine reaalsuseks.
Kust ja millal HIV inimpopulatsiooni jõudis? Sellele küsimusele vastamiseks on vaja meelde tuletada teisi primaatide lentiviiruseid, HIV-2 ja paljusid ahvide immuunpuudulikkuse viiruseid (SIV). Huvitaval kombel ei põhjusta SIV-id looduslikel peremeesorganismidel AIDS-i. Näiteks rohelised ahvid ise ei haigestu, kuid loomaaedades koos olles võivad nad nakatada eelkõige teiste liikide ahve. Näiteks Jaapani makaakidel, kes pole kunagi SIV-iga kokku puutunud, tekib AIDS-i sümptomitega surmav infektsioon. Selgus, et HIV-2 on lähedane ühele ahviviirusele, mida eritub Aafrikas suitsumangoobi looduslikes populatsioonides. Kirjeldatud on mitmeid inimeste nakatumise juhtumeid, kus nakatunutel tekivad kõik HIV-2 põhjustatud sümptomid. Ja vastupidi, suitsumangobee eksperimentaalne nakatumine viis kroonilise infektsiooni tekkeni ilma AIDS-i sümptomiteta. Võib teha järgmise järelduse: HIV-2 põhjustatud nakkus on tüüpiline zoonoos; Viiruse looduslik reservuaar asub Lääne-Aafrikas pilves mangobei populatsioonis. Veelgi enam, on tõendeid selle kohta, et HIV-2 alatüüpide (kõik selle variandid on jagatud alatüüpideks - A-st E-ni) tekkimine on tõenäoliselt seotud SIV-i mitmekordse sissetoomisega inimpopulatsiooni.
HIV-1 puhul jääb küsimus endiselt lahtiseks, kuigi analoogia põhjal võib oletada: viirus jõudis inimesteni mõnelt ahvilt; AIDSi sümptomite tekkimine on tingitud sellest, et inimene ei ole tema loomulik peremees. HIV-1-d meenutavate viiruste avastamise šimpansidel on teada juba neli juhtumit. Kolm viirust eraldati Lääne-Aafrikas ja neljas USA-s loomaaias elavalt šimpansilt. Viiruse genoomide analüüs võimaldas oletada: HIV-1 looduslik reservuaar võib olla üks šimpanside alamliikidest Pan troglodytes, kes elab nende Lääne-Aafrika riikide territooriumil, kus on esindatud kõik HIV-1 rühmad. leitakse samaaegselt. Sel juhul leitakse: viirus "ületas" liikidevahelise barjääri vähemalt kolm korda, moodustades rühmad "M", "N", "O".
Huvitav on see, et kõige varasem HIV-1 (rühm M) sisaldav vereproov, mis leiti Kinshasa linnast (praegu Kongo Demokraatliku Vabariigi pealinn), pärineb 1959. aastast. Eelmisel aastal avaldasid Ameerika eksperdid, uurinud 40 aastat tagasi vereproovis esineva viiruse ja M-rühma kaasaegsete esindajate geneetilisi erinevusi, järgmise arvamuse: selle rühma kõigi alatüüpide ühine eelkäija võis olla sisenes inimpopulatsiooni šimpansitelt kuskil 1940. aasta paiku ... Kuid paljud teadlased usuvad minu arvates täiesti õigustatult, et HIV-nakkuse evolutsiooni kiirus sõltub paljudest erinevatest teguritest, mida pole arvesse võetud. Seetõttu, kuigi ahvide "sugulastelt" pärit HIV-1 päritolu ei ole kahtluse all, ei ole hinnanguline kuupäev (1940) lõplik ja seda võidakse mitu aastat edasi lükata. Vanemate HIV-nakkusega vereproovide puudumist on lihtne seletada: viirus ringles sel ajal Aafrika külades, kaugel meditsiinikeskustest. Miks on seni leitud vaid neli nakatunud šimpansi, jääb selgusetuks. Tõepoolest, analoogselt HIV-2-ga ei tohiks viiruse tuvastamine looduslikus reservuaaris tekitada tõsiseid probleeme.
Lõpuks jääb lahtiseks küsimus, kuidas viirus ahvidelt inimesteni jõudis. HIV-2 puhul on kõik üsna selge: Aafrika külades on paljud mangoobid samasugused nagu vene segad, taltsutatud ahvid suhtlevad pidevalt inimestega, mängivad lastega ... Veelgi enam, mõnes Lääne-Aafrika piirkonna ahvid seda liiki süüakse... Šimpansid seevastu on üsna haruldased ning nende suurus ja olemus ei sobi sõbralikuks suhtlemiseks. Peame tunnistama: kas neid šimpanse - viirusekandjaid - pole veel tabatud või on HIV-1 sarnane viirus nendeni ja inimesteni jõudnud mõnelt teiselt Aafrika ahvilt (võib-olla juba väljasurnud).
AIDSi põhjustav viirus on palju vanem, kui seni arvati
Kõik sai alguse sellest, et viieteistkümneaastase homoseksuaalse taustaga mustanahalise teismelise külmunud kudedest leiti HIV, kes suri 30 aastat tagasi St. Louisi haiglas "tundmatusse haigusesse". 1968. aasta proovi viirust uuriti põhjalikult ja selgus väga huvitav fakt: selgus, et see praktiliselt ei muutunud ja on ebatavaliselt sarnane tänapäevaste HIV-proovidega. See seadis kahtluse alla teooria HIV-nakkuse päritolu kohta Aafrika ahvidelt. Professor Robert Garry tegi raporti, milles ta väitis, et 30-aastase viiruse ja praeguste liikide võrdlevad uuringud võimaldavad hinnata HIV-i mutatsiooni määra: see on oodatust palju väiksem. Sellise kiirusega ei saanud "Aafrika" tüüpi viirus (HIV-2) Aafrikasse ilmumisest möödunud aja jooksul muutuda Euroopas ja USA-s isoleeritud vormiks (HIV-1). Teadlase sõnul muteerus viirus inimkehas ammu enne haiguse puhkemist Aafrikas – võib-olla sajandeid. Teisisõnu võib AIDS olla 100 või isegi 1000 aastat vana. Seda tõendab eelkõige tõsiasi, et Kaposi sarkoom, mida Ungari arst Kaposi kirjeldas 20. sajandi alguses kui pahaloomulise kasvaja haruldane vorm, viitas tegelikult juba siis immuunpuudulikkuse viiruse esinemisele patsientidel. . Kuid siiani pole seda hüpoteesi õnnestunud kontrollida, selles vanuses ei ole säilinud külmutatud koe- ega vereproove.
HIV on alati eksisteerinud
Paljud teadlased peavad AIDSi sünnikohaks Kesk-Aafrikat. See hüpotees jaguneb omakorda kaheks versiooniks. Esimene väidab, et viirus on pikka aega eksisteerinud ja ringelnud välismaailmast eraldatud piirkondades, näiteks džunglisse kadunud hõimuasulates. Ja aja jooksul, kui rahvastiku ränne suurenes, puhkes viirus ja hakkas levima. Sellele lisandub tõsiasi, et Aafrika linnad on praegu maailma kõige kiiremini kasvavad. Ja kuna enamik inimesi seal nälgib, sunnitakse tohutul hulgal naisi prostitutsioonile, mis on omakorda äärmiselt „viljakas“ keskkond AIDSi levikuks.
Kuna oodatav eluiga Aafrika mandri kaugemates piirkondades ei ületanud 30 aastat, surid HIV-i nakatunud aborigeenid sageli enne, kui neil haigus välja arenes. Kaasaegses tsiviliseeritud maailmas on viirust märgatud oluliselt pikema elueaga - 30-40-aastase inimese haigestumist ja surma on võimatu mitte asendada. Võib-olla, kui inimesed hakkavad elama 200-300 aastat, avanevad paljud uued, veel uurimata viirused, mis tapavad "noored" ja "terved" 135-aastased poisid ja tüdrukud. Lihtsalt nende arenguks inimkehas on vaja veel pikemat perioodi. Teine versioon on see, et Aafrika mõnes piirkonnas on rikaste uraanimaardlate tõttu suurenenud radioaktiivne taust, mis aitab kaasa mutatsioonide arvu suurenemisele ja vastavalt sellele ka spetsifikatsiooni kiirenemisele. Võimalik, et see võis mõjutada AIDSi viiruse uute, inimelule ohtlike vormide teket.
Üle-eelmisel aastal vallutas maailma sensatsioon: inglise teadlane Edward Hooper kirjutas oma raamatus "Jõgi", et HIV levis Ameerika ja Belgia teadlaste vea tõttu, kes 50ndate alguses töötasid lastehalvatuse vastase vaktsiini loomise kallal. Vaktsiini tootmiseks kasutati šimpansi maksarakke, mis arvatavasti sisaldavad SIV-viirust (analoogselt HIV-ga). Vaktsiini testiti just nendes kolmes Aafrika piirkonnas, kus täna on kõige suurem immuunpuudulikkuse viirusega nakatunute protsent. Ja umbes aastatel, mil tekkisid esimesed nakatumised.
Kui see hüpotees on õige, siis on tänapäeval laste HIV-nakkuse tõenäosus poliomüeliidivastase immuniseerimise ajal suur, kuna vaktsiinide valmistamine on sageli seotud ahvirakkude kasutamisega. Neid, kes on selle vaktsiiniga vaktsineeritud, ja need on sajad miljonid inimesed, kes on praegu vanuses üks aasta kuni 45–50 aastat, võib pidada selle viirusega potentsiaalselt nakatunuteks.
Ühe versiooni järgi, mis pole tõestatud, kuid pole ka ümber lükatud. HIV saadi 70ndatel Pentagoni laborites geneetiliselt muundatud manipulatsioonide tulemusena, et ületada lamba aju nakatav viirus ja inimese immuunsüsteemi kahjustav viirus. Esimest korda räägiti sellest "perestroika" perioodil mõnes meedias, kuid nendele väljaannetele ei pööratud tähelepanu ega peetud neid teiseks "pardiks". Mõned teated põhinesid aga tõsistel teadusuuringutel, mis viitasid ühemõtteliselt või suure kindlusega AIDSi viiruse kunstlikule loomisele. 1987. aastal avaldas Šveitsi ajaleht Woken Zeitung, viidates mitmete Ameerika dokumentide analüüsile, materjali iseloomuliku pealkirjaga "Jäljed viivad geenilaborisse". Dokumendid näitavad, et 1969. aastal ütles üks USA kaitseministeeriumi töötajatest kongressi eelarvekomisjonis, et tema osakond visandas uue bioloogilise sõjategevuse aine väljatöötamise, mis on võimeline inimese immuunsüsteemi alla suruma. Sensatsioonilises avalduses nimetati ka konkreetseid tööde teostamise tähtaegu - 5 kuni 10 aastat.
Rohkem kui 20 aastat tagasi algas maailmas meie aja kõige kohutavama ja arusaamatuima viirushaiguse AIDSi epideemia. Selle nakkavavus, kiire levik ja ravimatus on toonud haigusele "kahekümnenda sajandi katku" kuulsuse.
Päritolu ajalugu
Omandatud immuunpuudulikkuse viirus (AIDS), mille põhjustab inimese immuunpuudulikkuse viirus (HIV), on surmav haigus, mida praegu ei ravita.
Mõned teadlased usuvad, et HIV-viirus kandus ahvidelt inimestele umbes 1926. aastal. Hiljutised uuringud näitavad, et inimene sai selle viiruse Lääne-Aafrikas. Kuni 1930. aastateni ei avaldunud viirus end kuidagi. 1959. aastal suri Kongos mees ja hilisemad meditsiiniuuringud, mis analüüsisid tema haiguslugu, näitasid, et tegemist oli tõenäoliselt esimese registreeritud AIDS-i põhjustatud surmajuhtumiga maailmas. 1969. aastal registreeriti Ameerika Ühendriikides prostituutide seas esimesed AIDS-i sümptomitega haigusjuhtumid. Siis ei pööranud arstid neile erilist tähelepanu, pidades neid haruldaseks kopsupõletiku vormiks. 1978. aastal ilmnesid homoseksuaalidel USAs ja Rootsis ning heteroseksuaalsetel meestel Tansaanias ja Haitil sama haiguse sümptomid.
Ja alles 1981. aastal teatas haiguste tõrje ja ennetamise keskus (CDC) uue haiguse avastamisest noortel homoseksuaalidel Los Angeleses ja New Yorgis. USA-s on tuvastatud umbes 440 HI-viiruse kandjat. Umbes 200 neist inimestest on surnud. Kuna enamik patsiente olid homoseksuaalid, nimetati uut haigust geidega seotud immuunpuudulikkuseks (GRID) või geivähiks.
5. juunil 1981 kirjeldas Ameerika Ühendriikide teadlane Haiguste Kontrollikeskuses Michael Gottlieb esimest korda uut haigust, mis mõjutab sügavalt immuunsüsteemi. Põhjalik analüüs viis Ameerika teadlased järeldusele varem tundmatu sündroomi olemasolu kohta, mis 1982. aastal nimetati omandatud immuunpuudulikkuse sündroomiks (AIDS) - omandatud immuunpuudulikkuse sündroom (AIDS). Samal ajal nimetati AIDS-i nelja "H" haiguseks, ingliskeelsete sõnade suurtähtede järgi - homoseksuaalid, hemofiiliahaiged, haitilased ja heroiin, tuues nii esile uue haiguse riskirühmad.
Immuunpuudulikkust (immuunsuse vähenemist), mille all AIDS-i patsiendid kannatasid, esines varem vaid enneaegsete vastsündinute kaasasündinud defektina. Arstid leidsid, et neil patsientidel ei olnud immuunsuse langus kaasasündinud, vaid see on omandatud täiskasvanueas.
1983. aastal tegi prantsuse teadlane Montagnier kindlaks haiguse viirusliku olemuse. Ta leidis AIDS-i patsiendilt eemaldatud lümfisõlmest viiruse, nimetades seda LAV-ks (lümfadenopaatiaga seotud viirus).
24. aprillil 1984 teatas Marylandi ülikooli inimviroloogia instituudi direktor dr Robert Gallo, et on leidnud AIDSi tõelise põhjuse. Tal õnnestus viirus AIDSi patsientide perifeersest verest eraldada. Ta eraldas retroviiruse nimega HTLV-III (Human T-lymphotropic virus type III). Need kaks viirust leiti olevat identsed.
1985. aastal leiti, et HIV kandub edasi kehavedelike kaudu: veri, sperma, rinnapiim. Samal aastal töötati välja esimene HIV-test, mille alusel hakati USAs ja Jaapanis HIV-i suhtes testima annetatud verd ja selle preparaate.
1986. aastal teatas Montagnieri rühm uue viiruse nimega HIV-2 (HIV-2) avastamisest. HIV-1 ja HIV-2 genoomide võrdlev uuring on näidanud, et evolutsiooniliselt on HIV-2 HIV-1-st kaugel. Autorid väitsid, et mõlemad viirused eksisteerisid ammu enne kaasaegset AIDS-i epideemiat. HIV-2 eraldati esmakordselt 1985. aastal Guinea-Bissau ja Cabo Verde saarte AIDS-i patsientidelt. Uuringud on näidanud, et HIV-2 ja HIV-1 põhjustatud haigused on iseseisvad infektsioonid, kuna on erinevusi patogeenide omadustes, kliinikus ja epidemioloogias.
1987. aastal kiitis Maailma Terviseorganisatsioon heaks AIDSi tekitaja nimetuse – "inimese immuunpuudulikkuse viirus" (HIV ehk ingliskeelses lühendis HIV).
1987. aastal loodi WHO ülemaailmne AIDSi programm ja Maailma Terviseassamblee võttis vastu ülemaailmse AIDSi strateegia. Samal aastal võetakse mitmes riigis patsientide ravis kasutusele esimene viirusevastane ravim, asidotümidiin (zidovudiin, retroviir).
Tuleb rõhutada, et HIV ja AIDS ei ole sünonüümid. AIDS on laiem mõiste ja tähendab immuunpuudulikkust. See seisund võib tekkida erinevatel põhjustel: krooniliste kurnavate haiguste, kiirgusenergiaga kokkupuutumise korral, immuunsüsteemi defektidega lastel ja eakatel patsientidel, kellel on nõrgenenud immuunkaitse, mõned ravimid ja hormonaalsed ravimid. Praegu kasutatakse nimetust AIDS vaid ühe HIV-nakkuse staadiumi tähistamiseks, nimelt selle manifestatsiooni staadiumile.
HIV-nakkus on uus nakkushaigus, mida nimetati enne selle patogeeni avastamist omandatud immuunpuudulikkuse sündroomiks (AIDS). HIV-nakkus on progresseeruv inimtekkeline verega kokkupuutuva infektsioonimehhanismiga nakkushaigus, mida iseloomustab immuunsüsteemi spetsiifiline kahjustus koos raske immuunpuudulikkuse tekkega, mis väljendub sekundaarsete infektsioonide, pahaloomuliste kasvajate ja autoimmuunprotsesside kujul.
Allikas HIV-nakkus on AIDS-iga inimene või asümptomaatiline viirusekandja. Peamine nakkuse edasikandumise mehhanism on kokkupuude verega. Haigus levib seksuaalvahekorras, eriti homoseksuaalsete inimestega; nakatunud emalt lapsele raseduse ajal platsenta kaudu, sünnituse ajal, rinnaga toitmise ajal emalt lootele; pardlite ja muude augustamis- ja lõikeesemete, hambaharjade jms kaudu. HIV-i epidemioloogid ei luba levida õhu kaudu ja fekaal-suu kaudu, kuna HIV-i eritumine röga, uriini ja väljaheitega on väga ebaoluline ning vastuvõtlike rakkude arv seedetrakt ja hingamisteed.
Samuti on olemas kunstlik levikutee: meditsiiniliste ja diagnostiliste manipulatsioonide ajal viiruse tungimisega läbi kahjustatud naha, limaskestade (vere ja selle preparaatide ülekandmine, elundite ja kudede siirdamine, süstid, operatsioonid, endoskoopilised protseduurid jne), kunstlikud seemendamine, ravimite intravenoosse manustamisega, mitmesuguste tätoveeringute tegemine.
Riskirühma kuuluvad: passiivsed homoseksuaalid ja prostituudid, kellel on suurem tõenäosus limaskestade kahjustamiseks mikropragude näol. Naiste hulgas on peamiseks riskirühmaks narkomaanid, kes süstivad narkootikume veenisiseselt. Haigete laste hulgas on 4/5 lapsi, kelle emal on AIDS, nad on nakatunud HIV-i või kuuluvad teadaolevatesse riskirühmadesse. Sageduselt teisel kohal on lapsed, kes said vereülekannet, kolmandal hemofiiliahaiged, meditsiinitöötajad, kellel on professionaalne kontakt HIV-nakkusega patsientide vere ja muude bioloogiliste vedelikega.
Immuunpuudulikkuse viirus võib inimkehas eksisteerida kümme kuni kaksteist aastat, ilma et ta end kuidagi näitaks. Ja paljud inimesed ei pööra piisavalt tähelepanu selle ilmingu esialgsetele tunnustele, võttes neid teiste, esmapilgul mitte ohtlike haiguste sümptomiteks. Kui raviprotsessi õigeaegselt ei alustata, algab HIV-i viimane etapp – AIDS. Immuunpuudulikkuse viirus võib saada aluseks teiste nakkushaiguste tekkele. Koos AIDSi haigestumise riskiga suureneb ka teiste nakkushaiguste risk.
Sümptomid
Viimane etapp - AIDS - kulgeb kolmes kliinilises vormis: onko-AIDS, neuro-AIDS ja nakkus-AIDS. Onko-AIDS avaldub Kaposi sarkoomi ja ajulümfoomina. Neuro-AIDS-i iseloomustavad mitmesugused kesknärvisüsteemi ja perifeersete närvide kahjustused. Mis puutub nakkuslikku AIDS-i, siis see väljendub paljudes infektsioonides.
HIV üleminekuga lõppstaadiumisse – AIDS-i – muutuvad haiguse sümptomid selgemaks. Inimest hakkavad üha enam kimbutama erinevad haigused, nagu kopsupõletik, kopsutuberkuloos, herpesviirus ja muud haigused, mida nimetatakse oportunistlikeks infektsioonideks. Just nemad viivad kõige kohutavamate tagajärgedeni. Sel ajal muutub immuunpuudulikkuse viirus tõsiseks haiguseks. Juhtub, et patsiendi seisund on nii tõsine, et inimene ei suuda isegi voodist tõusta. Sellised inimesed ei ole enamasti isegi haiglaravil, vaid on kodus lähedaste inimeste järelevalve all.
Diagnostika
HIV-nakkuse laboratoorse diagnoosimise peamine meetod on viiruse antikehade tuvastamine ensüümiga seotud immunosorbentanalüüsi abil.
Ravi
Meditsiini praeguses arengujärgus ei ole ühtegi ravimit, mis suudaks seda haigust täielikult ravida. Kuid HIV-ravi õigeaegse alustamisega on võimalik immuunpuudulikkuse viiruse AIDS-i tekkeks ülemineku hetke pikaks ajaks edasi lükata ja sellest tulenevalt pikendada patsiendi enam-vähem normaalset eluiga.
Juba on välja töötatud raviskeemid, mis võivad haiguse arengut oluliselt pidurdada ning kuna nakatumine kulgeb enamikul juhtudel kaua, siis võib selle aja jooksul loota ka efektiivsete raviainete loomist.
See on lühend terminist "Inimese immuunpuudulikkuse viirus". Viirus ründab inimkeha immuunsüsteemi, viies sellesse HIV-nakkuse. See infektsioon avaldub arenedes mitmesuguste sümptomitena, mis on kombineeritud "omandatud immuunpuudulikkuse sündroomiga" või AIDSiga.
Põhilised erinevused AIDSi ja HIV-nakkuse vahel:
AIDS (AIDS) on immuunsuse seisund, mille korral organism on praktiliselt kaitsetu keskkonna kahjulike mõjude ja onkoloogiliste protsesside arengu vastu. Igasugune tervele inimesele kahjutu infektsioon AIDS-i haigel muutub raskeks haiguseks, millele järgneb surm tüsistuste, ajupõletiku,;
HIV-nakkus on aeglaselt arenev pikaajaline viirusnakkus. Kõik praegu teadaolevad HIV-nakkuse ravimeetodid ei vii täieliku paranemiseni. Haigus mõjutab immuunsüsteemi, mis kaitseb inimkeha väliskeskkonna negatiivsete mõjude eest. Haiguskandjalt kehasse sattunud viirus ei pruugi end pikka aega avalduda, kuid mitme aasta jooksul hävitab järjekindlalt immuunsüsteemi.
HIV-nakkuse faktid, ajalugu ja statistika

HIV-nakkuse oht ja leviku kiirus on nii suur, et seda nimetati "20. sajandi katkuks". Iga päev sureb maailmas selle haiguse tagajärgedest umbes 5 tuhat inimest. Kuni viimase ajani ei teadnud inimkond selle surmava haiguse kohta midagi. Alles eelmise sajandi 70. aastatel registreeriti esimesed AIDSi sarnaste sümptomitega haigusjuhtumid.
Esimesed faktid HIV-nakkuse olemasolu ametliku tunnustamise kohta:
1981 – teadusartiklite avaldamine, mis kirjeldavad pärmseenest põhjustatud pneumotsüstilise kopsupõletiku ebatavalist kulgu ja pahaloomulisi nahakahjustusi (Kaposi sarkoom) ebatraditsioonilise seksuaalse orientatsiooniga meestel;
juuli 1982 - mõiste "AIDS" ilmumine;
1983 – viiruse samaaegne avastamine kahes sõltumatus laboris: Prantsuse Instituudis. Louis Pasteur (uuringute juht - Luc Montagnier) ja Ameerika Riiklikus Vähiinstituudis (juht - Robert Gallo);
1985 - ensüümi immuunanalüüsi meetodi väljatöötamine, mis määrab immuunpuudulikkuse viiruse antikehade olemasolu veres;
1987 – NSV Liidus ilmub esimene HIV-nakatunud inimene. Mees töötas tõlgina Aafrika riikides, oli homoseksuaalsetes suhetes;
HIV-i tekke ajaloost

Inimese immuunpuudulikkuse viiruse tekke kohta on mitmeid hüpoteese. Üks neist on inimahvide nakatumine. Kesk-Aafrikas elavate šimpanside verest on teadlased eraldanud viiruse, mis võib inimese organismis põhjustada. Võimalik, et inimene võib nakatuda ahvi hammustuse või toore loomalihaga kokkupuutel.
Seda tüüpi viirus ei ole võimeline inimkehale olulist kahju tekitama, kuna immuunkaitse suudab selle hävitada 7 päeva jooksul. Selleks, et see omandaks HIV-nakkusele iseloomulikud omadused, tuleb see selle lühikese aja jooksul teisele isikule üle anda. Sel juhul tekivad viirusega mutatsioonid ja see omandab inimesele ohtlikud omadused.
Lisaks sellele hüpoteesile väidetakse, et AIDS eksisteeris ammu enne selle ametlikku avastamist teaduse poolt, mõjutades Kesk-Aafrika põliselanikke. Selle kiire levik üle riikide ja kontinentide sai alguse tänu aktiivsele rändele 20. sajandil.
HIV-nakatunud inimeste arvu statistika

Ukraina - umbes 410 tuhat,
Kasahstan - umbes 20 tuhat,
Valgevene - rohkem kui 30 tuhat,
Moldova - 17800,
Gruusia - 6600,
Armeenia - 4000,
Tadžikistan - 16400,
Aserbaidžaan - 4171,
Kõrgõzstan - umbes 10 tuhat,
Türkmenistan – võimud väidavad, et riigis on üksikuid HIV-nakkuse juhtumeid,
Usbekistan - umbes 33 tuhat.
Ülemaailmselt oli nakatunute arv 01.12.2016 seisuga 36,7 miljonit.
Venemaal oli 2016. aasta detsembri seisuga umbes 800 000 inimest, 2015. aastal tuvastati 90 000 inimest. Samal aastal suri Venemaal AIDSi üle 25 tuhande inimese ja kogu vaatlusperioodi jooksul alates 1987. aastast - üle 200 tuhande inimese.
SRÜ riikide kohta (2015. aasta lõpu andmed):
Kuna statistika registreerib ainult ametlikult tuvastatud juhtumeid, on tegelik pilt palju hullem. Suur hulk inimesi isegi ei kahtlusta, et nad on HIV-nakkusega, ja jätkavad teiste nakatamist.

Nakkuse leviku algusest alates on AIDS-i surmade arv üle maailma ületanud enam kui 36 miljonit inimest. Seda epideemiat saab ohjeldada ja isegi vähendada iga-aastast suremust HAART-i (väga aktiivne retroviirusevastane ravi) abil.
Märkimisväärsed isikud, kes on surnud AIDSi tagajärjel:
1993. aastal suri maailmakuulus balletisolist Rudolf Nurejev;
Gia Carangi – Ameerika tippmodell, oli kangetest narkootikumidest sõltuvuses, suri 1986. aastal;
Michael Westfall on paljutõotav tennisist, kes suri 26-aastaselt.
Freddie Mercury on rokilegend, bändi Queen laulja. Suri 1991. aastal;
Ryan White on esimene laps, kes on nakatunud AIDS-i. Ta sai tuntuks võitlusega HIV-nakatunud inimeste tavaelu õiguste eest, mida juhtis ema toel. Ta nakatus 13-aastaselt vereülekande käigus, mida vajas päriliku haiguse – hemofiilia – tõttu. Ta lahkus siit ilmast 18-aastaselt 1990. aastal, jättes endast mälestuse kui inimesest, kes tõestas, et HIV-nakatunud inimesed ettevaatusabinõude rakendamisel ühiskonnale ohtu ei kujuta.
Vaatamata sellele, et viiruse olemusele on pööratud suurt tähelepanu ja tunnistatakse selle erakordset ohtu inimestele, on teadlased AIDSi tõhusa ravi otsimisel vähe edusamme teinud. HIV-i eripära on see, et see muteerub ülikiiresti, muteerudes kiirusega 1000 mutatsiooni geeni kohta. Võrdluseks – gripiviiruse mutatsioone esineb 30 korda harvemini. HIV kiire transformatsioon on viinud selleni, et selle nakkuse vastu ei ole ikka veel vaktsiini, pole sajaprotsendiliselt efektiivset ravimit AIDSi raviks. Viirusetüvede mitmekesisus tekitab lisaprobleeme.
Inimese immuunpuudulikkuse viiruse struktuur

Peamised HIV-i tüübid:
HIV-1 või HIV-1 - põhjustab tüüpilisi sümptomeid, on väga agressiivne, on haiguse peamine põhjustaja. See avastati 1983. aastal, seda leidub Kesk-Aafrikas, Aasias ja Lääne-Euroopas, Põhja- ja Lõuna-Ameerikas.
HIV-2 või HIV-2 – HIV-i sümptomid ei ole nii intensiivsed, seda peetakse vähem agressiivseks HIV-tüveks. See avastati 1986. aastal, seda leidub Saksamaal, Prantsusmaal, Portugalis ja Lääne-Aafrikas.
HIV-2 või HIV-2 on äärmiselt haruldased.
Viirusel on sfääri kuju, mille suurus on 100–120 nanomeetrit. Selle tihe kest koosneb kahekordsest lipiidikihist, sellel on omapärased "okkad", rasvataolise pealiskihi all on valgukiht p-24-kapsiid.
Viiruse elemendid kapsli all:
Ribonukleiinhape (RNA), mis salvestab geneetilist teavet;
Viiruse ensüümid: integraas, proteaas, pöördtranskriptaas;
Inimese immuunpuudulikkuse viirus kuulub retroviiruste perekonda, mis ei sünteesi valke ja millel puudub rakuline struktuur. Sellise viiruse paljunemine toimub äärmiselt aeglaselt, eranditult inimkeha rakkudes.
Tänu ühele nende ensüümidele, pöördtranskriptaasile, muudavad retroviirused oma RNA molekuli DNA-ks. Seejärel viivad nad selle eestkostja ja geneetilise teabe edastaja selle organismi rakkudesse, milles nad asuvad.

Vastupidavus väliskeskkonnale:
Väljaspool peremees sureb mõne minuti jooksul;
Temperatuuril t üle 56 ° C sureb see poole tunniga;
Keetmisel sureb see silmapilkselt;
Eetri, atsetooni, 5% vesinikperoksiidi lahuse, 70% piirituse, kloramiini lahuse mõjul sureb väga kiiresti;
Kuivatatud olekus temperatuuril t + 22 ° C kestab see 4 kuni 6 päeva;
Lahuses säilib heroiin kuni 3 nädalat;
Meditsiinilise nõela õõnsuses püsib see elujõulisena mitu päeva.
Viirust ei mõjuta ultraviolett- ja ioniseeriv kiirgus, pärast külmumist jääb see aktiivseks.
Viiruse elutsükli tunnused - eelistab immuunsüsteemi rakkude sisestamist:
Makrofaagid - patogeensete viiruste ja mikroorganismide absorbeerijad ja kasutajad;
T-lümfotsüüdid (abistajad) - immuunsüsteemi stimulaatorid, mis toodavad aineid võõrrakkude vastu võitlemiseks: viirused, seened, mikroobid, allergeenid;
Monotsüüdid - rakud, mis seedivad patogeenseid rakke pärast nende surma;
Spetsiaalsete retseptoritega närvisüsteemi rakud - CD4 rakud.
HIV elutsükli faasid (näiteks T-lümfotsüüdid)

Viirus siseneb kehasse, leiab T-lümfotsüüdi ja seondub selle pinnal spetsiaalsete retseptoritega - CD4 rakkudega. Olles nende abiga puuri sattunud, viskab ta endalt kaitsva väliskesta;
Pöördtranskriptaasi ensüümi abil sünteesitakse viiruse RNA maatriksil üks DNA ahel, mis seejärel täiendatakse 2-ahelaliseks molekuliks;
Ensüümi integraasi abil viiakse DNA molekul T-lümfotsüüdi tuuma ja liidetakse selle DNA-sse;
Molekul võib uinunud olekus olla mitu kuud või isegi aastaid. Viiruse antikehade test selles etapis võib juba tuvastada selle olemasolu organismis;
Mis tahes etioloogiaga nakatumine võib provotseerida viiruse edasist paljunemist, kandes teavet DNA koopiast viiruse RNA maatriksisse;
Raku ribosoomide abil sünteesitakse viiruse RNA-l HIV-valgud;
RNA maatriksist ja uutest sünteesitud valkudest pannakse kokku uued viirused. Lahkust lahkudes hävitavad nad selle;
Uued viirused leiavad endale implanteerimiseks uued rakud (muud T-lümfotsüüdid), tsükkel kordub.
Ilma ravi vormis vastumeetmeteta paljuneb inimese immuunpuudulikkuse viirus oma liiki kiirusega 10–100 miljardit päevas.
HIV-nakkuse viisid ja riskid

HIV-nakkuse eest pole immuunne keegi, viiruse sihtmärgiks on iga soo, vanuse, sotsiaalse staatuse, seksuaalse sättumuse ja majandusliku seisundiga inimene. Selle leviku allikaks on HIV-nakkusega inimene, olenemata haiguse arenguastmest.
Viiruse edasikandjaks on veri, sperma, rinnapiim, tupest väljumine, tserebrospinaalvedelik ehk inimkeha bioloogilised vedelikud. Õhus levivate tilkade kaudu on HIV-i nakatumine võimatu. Nakkuslik annus on vähemalt 10 tuhat vereringesse sattunud viirusosakest.
HIV-nakkuse viisid:
Kaitsmata heteroseksuaalne kontakt. Vaginaalne seks on kõige levinum viis viiruse edasikandumise viisiks inimeselt inimesele (70–80% nakatunute koguarvust maailmas). Venemaal sai 40% HIV-i nakatunutest viiruse sel viisil.
Ühekordne ejakulatsiooniga vahekord on minimaalse riskiga. Passiivse partneri puhul on see 0,1–0,32%, aktiivse partneri puhul 0,01–0,1%. Need väärtused suurenevad, kui ühel partneritest on sugulisel teel levivad haigused (klamüüdia, gonorröa, süüfilis, trihhomoniaas jne). Põletiku fookuses on alati kõrge immuunsüsteemi rakkude kontsentratsioon, näiteks T-lümfotsüüdid. Inimese immuunpuudulikkuse viirus kasutab seda olukorda kindlasti ära.
Suguelundite infektsioonide korral on reproduktiivorganite limaskestal sageli kalduvus põletikele ja mikrotraumadele haavandite, pragude ja erosioonide kujul. See on veel üks tegur, mis suurendab HIV-i nakatumise riski.
Korduv seks suurendab oluliselt nakatumisohtu. HIV-nakkusega mees nakatab 3 aasta jooksul 45–50% juhtudest tingimata oma püsipartnerit ja HIV-nakkusega naine 35–40% juhtudest püsipartnerit. Naistel on see risk suurem, kuna nakatunud spermatosoidid püsivad tupe limaskestaga kauem kontaktis ja katavad suurema ala.
Intravenoosne uimastite kasutamine. Venemaa jaoks on see nakatumistee tüüpiline 57,9% juhtudest, globaalne statistika on 5-10%. Narkomaanide nakatumine toimub steriliseerimata narkootikumide süstimiseks mõeldud tavalise spitsi kaudu, võib-olla läbi ühise veenisisese lahuse valmistamiseks mõeldud konteineri. Just see nakkustee on tüüpiline 30-35% juhtudest. Ülejäänud näitajad on seotud intravenoossetest narkootikumidest sõltuvate isikute ebasoodsast seksuaalvahekorrast tingitud nakatumisega.
Kaitsmata anaalseks. Nakatumise tee on tüüpiline nii homo- kui ka heteroseksuaalsetele kontaktidele. Isegi ühe teoga on passiivse partneri nakatumise oht 0,8–3,2% ja aktiivse partneri puhul 0,06%. See erinevus tuleneb pärasoole haavatavusest ja heast verevarustusest.
Kaitsmata oraalseks.Ühekordse kontaktiga, mis lõpeb ejakulatsiooniga, on passiivse partneri nakatumise oht 0,03-0,4% ja aktiivse partneri jaoks on see praktiliselt ohutu. Ohtlikumaks muutub selline kokkupuude aga "moosi" tüüpi limaskesta defektide, haavandite, suuõõne haavade ilmnemisel.
Viiruse ülekandumine lapsele HIV-nakkusega emalt. 25-35% juhtudest nakatuvad imikud sünnituse ajal kokkupuutel platsenta fragmentidega, samuti rinnaga toitmise ajal. Terve naine võib imetamise ajal nakatunud lapselt viiruse saada, kui lapsel on suu limaskesta kahjustus ja naise rinnanibud on lõhenenud.
Juhuslikud vigastused meditsiiniliste protseduuride, subkutaansete ja intramuskulaarsete süstide ajal. Nakatumise tõenäosus on 0,2-1%, eeldusel, et oli kokkupuude nakatunud inimese kehavedelikuga.
Vereülekanne ja elundite siirdamine. Nakatunud doonorilt nakatumise tõenäosus on peaaegu 100%.
Mida kõrgem on terve inimese immuunstatus, seda väiksem on risk nakatuda HIV-nakkusega patsiendiga kokkupuutel. Ja vastupidi - nõrk immuunsus suurendab nakkusohtu ja sellest tuleneva haiguse tõsist kulgu. HIV-i kandva inimese suur viiruskoormus organismis suurendab tema kui haiguse kandja ohtu mitu korda.
HIV-i sümptomid meestel ja naistel

HIV-nakkuse spetsiifilisi sümptomeid on peaaegu võimatu tuvastada, kuna need on varjatud teiste haiguste ilminguteks. Ja esimest meeste ja naiste HIV-i märki ja sümptomit kui sellist pole üldse olemas. Lisaks sellele kulgeb HIV-nakkus sõltuvalt patsiendi immuunsüsteemi seisundist erinevalt.
HIV-nakkuse etapid vastavalt V.I. kliinilisele klassifikatsioonile. Pokrovsky, vastu võetud Venemaal:
HIV sümptomid 1. etapis
Inkubatsioon kestab nakatumise hetkest 1-1,5 kuuni (mõnel juhul kuni aastani), seda iseloomustab viiruse aktiivne paljunemine.
Esimesed HIV-i sümptomid nii meestel kui naistel puuduvad, testimine viiruse antikehi ei tuvasta. Nakkuse algust kahtlustatakse ohtliku olukorra olemasolul: kaitsmata sugu, vereülekanne.
HIV sümptomid 2. etapis
Viiruse invasioonile ja paljunemisele tekib immuunvastus. HIV-nakkuse esimesed sümptomid võivad ilmneda enne serokonversiooni. Teine etapp kestab 2-3 nädalat kuni mitu kuud.
2. etapi kulgemiseks on kolm võimalust:

4. etapi HIV sümptomid
Kaposi sarkoom on pahaloomuline nahakasvaja;
Sümptomid etapis 4B

4B staadium areneb 10-12 aastat pärast nakatumist. Seda iseloomustab eluohtlike haiguste ilmnemine. Infektsioonide kulg on äärmiselt raske, neid on raske paraneda. Kuid see etapp on ka HAART-i kasutamisel pöörduv.
HIV ja haiguse 4B staadiumis tüüpilised sümptomid:
Äärmuslik kurnatus, millega kaasneb nõrkus, on patsiendid sunnitud veetma suurema osa ajast voodis;
Pneumocystis pneumoonia, HIV-nakkuse iseloomulik sümptom, on põhjustatud seenest;
Korduv herpes;
Naha ja siseorganite seeninfektsioon: söögitoru, hingamiselundid;
Mullaseenest põhjustatud krüptokokkmeningiiti tervel inimesel ei esine;
HIV-nakkusele on iseloomulik mükobakterioos, mis on suunatud seedetraktile, ajule, kopsudele ja kesknärvisüsteemile;
Kesknärvisüsteemi haigused (kohmakus liigutustes, dementsus, hajameelsus, mäluhäired, intelligentsus) on tingitud tüsistustest ja viiruse mõjust närvisüsteemi rakkudele;
Südame ja neerude kahjustus;
Onkoloogilised haigused.
5. etapi HIV sümptomid
Patsiendi seisundi halvenedes areneb lõppstaadium. HIV 5. staadiumi sümptomid progresseeruvad sekundaarsete infektsioonide ebatõhusa ravi tõttu. Surmajuhtumid on sagedased mitme kuu jooksul.
Keskmise juhtumi kohta on esitatud kõik HIV-nakkuse etapid ja ilmingud. Mitte kõik nakatunud inimesed ei läbi neid järjestikku, nad võivad mõne etapi vahele jätta või mõnele jääda. Haiguse kestus sõltub patsiendi immuunsüsteemi seisundist ja viiruse tüübist, see võib kesta 7-9 kuud kuni 20 aastat.
See Pokrovsky klassifikatsioon ei ole ainus, WHO klassifikatsioon on vähem struktureeritud. Spetsialistid kasutavad aga detailsemat struktuuri.
HIV-i sümptomite tunnused meestel, naistel ja lastel
Meestel ei ole sümptomid spetsiifilised. Naistel täheldatakse neid tsükli ebakorrapärasusega, emakakaela kudede pahaloomulise degeneratsiooni suurenenud riskiga. HIV-nakkusega naiste vaagnaelundite põletikulised haigused esinevad 3 korda sagedamini, kulgevad raskemalt.
HIV-nakatunud laste vaimne ja füüsiline areng on hilinenud võrreldes eakaaslastega.

Tõhusat ravimit selle haiguse täielikuks raviks pole veel loodud. Siiski on palju tõhusaid ravimeid, mis vähendavad viiruskoormust ja parandavad HIV-patsientide elukvaliteeti. Nende tarbimise soovituste range järgimisel täheldatakse CD4 rakkude arvu suurenemist ja kõige tundlikumate diagnostiliste meetoditega registreeritakse HIV minimaalne tiiter.
Seda tulemust on lihtne saavutada patsiendi arenenud enesedistsipliiniga: õigeaegne ja pidev ravi, õigest annusest kinnipidamine.
Teraapia põhisuunad:
HIV-nakatunud inimeste elukvaliteedi säilitamine;
Patsiendi elu ohustavate seisundite ennetamine ja ajutine edasilükkamine;
Remissiooni saavutamine HAART-iga ja sekundaarsete infektsioonide ennetamine;
Patsientide praktiline ja psühholoogiline tugi;
Tasuta ravimite pakkumine.
HAART-i määramise põhimõtted haiguse staadiumi järgi:
Esimesel etapil ravi ei toimu, HIV-ga kokkupuutel viiakse läbi kemoprofülaktika;
Teises etapis viiakse ravi läbi sõltuvalt CD4 lümfotsüütide tasemest;
Kolmandas etapis määratakse HAART, kui patsient seda aktiivselt soovib või kui RNA tase ületab 10 tuhat koopiat ja CD4 lümfotsüütide tase on alla 200 CD4 / mm3;
Neljandas etapis määratakse ravi, kui RNA tase on üle 100 tuhande koopia ja CD4 lümfotsüütide tase on alla 200 CD4 / mm3;
Viienda etapiga kaasneb alati ravi.
Tõenäoliselt muudetakse praeguseid HIV-ravi standardeid vastavalt hiljutistele uuringutele, mis näitavad, et varajane HAART-ravi annab paremaid tulemusi.
Praegu hõlmab teraapia järgmiste ravimirühmade kombinatsiooni:
HIV proteaasi inhibiitorid,
HIV nukleosiidi pöördtranskriptaasi inhibiitorid,
HIV pöördtranskriptaasi mittenukleosiidsed inhibiitorid.
On tõendeid uue HIV-nakkuse raviks mõeldud ravimi - Quad - väljatöötamise kohta, mis on tõhusam ja millel on vähem kõrvaltoimeid. Ravimit võetakse üks kord päevas ja see asendab mitut ravimit.
HIV ennetusmeetmed
Väide, et haigust on lihtsam ennetada kui seda ravida, sai hiljem aksioomiks. See kehtib AIDSi ja HIV-nakkuse ennetamise kohta.

Heteroseksuaalsed ja homoseksuaalsed suhted:
omada ühte negatiivse HIV-staatusega sekspartnerit;
Kaitske seksuaalvahekorda usaldusväärse kondoomiga (standardse määrdega lateks).
Isegi selline kondoom ei saa anda 100% garantiid turvalisele vahekorrale, kuna viirus võib tungida lateksi pooridesse. Lisaks võivad need hõõrdumisel laieneda. Nakatumise ohtu saate oluliselt vähendada kondoomi õige kasutamisega: sobiva suuruse valimine, enne vahekorda panemine, rebenemise vältimine (õhu eemaldamine lateksikihi ja suguelundi vahelt). Muudest materjalidest valmistatud kondoomid on täiesti ebausaldusväärsed.
Intravenoossed süstid uimastisõltuvuse ja suutmatuse korral uimastite võtmist lõpetada:
Ühekordselt kasutatav ühekordne süstespits;
Intravenoosse süstimise lahuse valmistamine individuaalses mahutis.
Loote eostamise riski vähendamine HIV-nakkusega naisel:
Kasutades iseviljastamise meetodit (mitte-HIV partneriga);
Sperma desinfitseerimine edasiseks viljastamiseks (HIV-nakkusega partneriga);
IVF (in vitro viljastamine).
Naist, kes otsustab saada HIV-positiivseks emaks, teavitatakse enne rasestumist võimalikest ohtudest tema ja loote tervisele. Lisaks ravitakse tingimata suguhaigusi, kroonilisi patoloogiaid, platsenta kaitsvaid omadusi vähendavad tegurid on välistatud: suitsetamine, alkoholism, narkomaania. Terve lapse eduka kandmise ja sünni võti on arstide soovituste täpne täitmine, nakkuse eest kaitsmine, viiruskoormuse diagnostika ja CD4 rakkude tase.
Rase naine võtab järgmisi ravimeid:
HAART infektsioonide raviks ja ennetamiseks;
rauapreparaadid;
Multivitamiinid.
HIV-nakkusega rasedus lahendatakse keisrilõikega, et välistada lapse kokkupuude emakakaela lima ja suures koguses viiruseid sisaldava platsentaga.
Meditsiinitöötajate kaitse nakkuse eest:

Isikukaitsevahendite kasutamine (mask, prillid, kindad, riietus);
Kasutatud nõelte viskamine spetsiaalsetesse torkekindlatesse konteineritesse;
Juhuslikul kokkupuutel nakatunud kehavedelikega - kemoprofülaktika HAART-iga;
Kahjustatud naha juhuslikul kokkupuutel väidetavalt nakatunud keskkonnaga - ärge peatage veritsust torkest või lõikest mõneks sekundiks, töödelge alkoholiga, mille kang on vähemalt 70%;
Terve naha juhuslikul kokkupuutel bioloogilise keskkonnaga - pesta voolava vee all seebiga, pühkida 70% alkoholiga;
Suhu sattumisel loputada 70% alkoholiga;
Silma sattumisel loputada voolava veega;
Kokkupuutel jalanõude või riietega - pühkige desinfitseeriva lahusega või leotage selles, pühkige riiete all olevat nahka alkoholiga;
Kokkupuutel plaaditud põrandate ja seintega - valage pool tundi desinfitseerimislahust, pühkige.
HIV: vastused küsimustele

Nakatumine toimub HIV-nakkusega patsiendilt, olenemata haiguse staadiumist. Terve inimene nakatub, kui tema vereringesse siseneb piisav annus viirust, et nakatuda.
Viiruse edastamise meetodid:
Heteroseksuaalne ja homoseksuaalne kaitsmata vahekord HIV-nakkusega partneriga. Kõige sagedamini esineb infektsioon neil, kes seksivad ebakindlalt. Risk suureneb anaalseksiga, olenemata seksuaalpartnerite orientatsioonist;
Narkomaanidele mittesteriilsete süstaldega narkootikumide intravenoossel süstimisel ühe konteineri kasutamine süstelahuse valmistamiseks;
HIV-nakkusega emade lapsed raseduse, sünnituse, rinnaga toitmise ajal;
Meditsiiniliste manipulatsioonide ajal süstid, mis on seotud kokkupuutega saastunud kehavedelikega;
Vereülekande ja doonororgani siirdamisega võib tekkida olukord, kui doonoril on "aknaperioodil" vale negatiivne tulemus.

HIV-nakatunud inimeste õiguste kaitse seaduse kohaselt tuleb nende staatust puudutav teave hoida konfidentsiaalsena ja seda ei tohi edasi anda kolmandatele isikutele. See meede võimaldab positiivse tulemuse korral mitte karta diskrimineerimist.
HIV-i vereanalüüsi tehakse tasuta kahel viisil:
Anonüümselt. Testile määratakse tulemuse saamiseks number ja testi sooritaja nimi jääb saladuseks;
Konfidentsiaalselt. Labori töötajad hoiavad meditsiinilist saladust, kuigi teavad HIV-testitava isiku nime ja perekonnanime.
Testimine viiakse läbi:
Regionaalses AIDS-i Ennetuskeskuses;
Elukohajärgses polikliinikus anonüümses testimisruumis,
Erivõimalustega erameditsiinikeskuses (tasuline).
Enne ja pärast testimist pakutakse inimesele, kes on otsustanud HIV-testi teha, psühholoogilist tuge ja nõustamist. Testi tulemuse võib saada samal päeval või 2-3 kuni 14 päeva pärast diagnoosi.
Mida teha, kui HIV-test on positiivne?

Positiivse tulemuse korral toimub anonüümne vestlus arstiga haiguse kulgemise, vajalike täiendavate uuringute ja ravimeetodite ning võimalike riskide ja tüsistuste üle. Sellist nõu saate oma elukohajärgselt nakkusarstilt või AIDSi ennetamise ja tõrje piirkondlikust keskusest.
Kohustuslik uuring:
CD4 rakkude taseme määramiseks;
Viirusliku hepatiidi olemasolu või puudumise korral;
Viiruslik koormus;
p-24-kapsiidantigeeni jaoks.
Vastavalt näidustustele viiakse läbi üldise immuunseisundi uuringud sugulisel teel levivate haiguste tekitajate, pahaloomuliste kasvajate markerite, CT-skaneeringute jms kohta.

Õhus levivate tilkade kaudu (aevastamise ja köhimise ajal);
Tavaliste söögiriistade kasutamisel;
Vannis, saunas, leiliruumis;
Basseinis ujudes ühine tiik;
Kui loom või putukas on hammustanud;
füüsilise läbivaatuse ajal;
Avalikes kohtades, transpordis;
Ühe tualettruumi kasutamisel;
Suudluse või käepigistuse kaudu.
Näiteks viirusliku hepatiidiga inimesed on teistele palju ohtlikumad kui HIV-nakkusega inimesed.

Need on inimesed, kes eitavad inimese immuunpuudulikkuse viiruse olemasolu.
Nende uskumused põhinevad järgmistel põhjustel:
Viirust ei ole tuvastatud ega kasvatatud väljaspool inimkeha... HIV-i pole keegi näinud, seni on eraldatud vaid valkude komplekt, nende kuuluvus samasse viirusesse on vaieldav. Tegelikult on viirusest suur hulk fotosid, mis on tehtud elektronmikroskoobiga;
Patsiendid surevad AIDS-i ravisse viirusevastaste ravimitega sagedamini kui ilma ravita. Tõepoolest, HIV-nakkuse varasel ravil oli palju kõrvaltoimeid. Kuid kaasaegsed ravimid on tõhusad ja ohutud, pealegi ilmuvad pidevalt uusimad, veelgi tõhusamad arendused;
AIDS on ravimifirmade vandenõu. Kui see oleks tõsi, pakuksid ettevõtted ravimit haigusele, mis pole tänaseni kättesaadav;
AIDS on autoimmuunhaigus, millel ei ole viiruslikku laadi. Väidetavalt on immuunpuudulikkuse põhjuseks toksiline mürgistus, stress, kiiritus ja muud põhjused. Vastupidiselt sellele väitele on argument, et pärast seda, kui patsiendid hakkavad HAART-i võtma, paraneb nende seisund. Sellised avaldused häirivad patsiente ja mõned neist keelduvad ravist. Tegelikult võimaldab õigel ajal alanud eriteraapia HIV-nakkusega inimestel elada tavalist elu, saada terveid lapsi ja töötada. Sel juhul haiguse kulg aeglustub, eluiga säilib. Kõik see on võimalik eeldusel, et diagnoos on õigeaegne ja HAART-i õigel ajal alustatakse.

Arsti kohta: 2010 kuni 2016 Elektrostali linn meditsiinilis-sanitaarkeskuse nr 21 ravihaigla arst. Alates 2016. aastast töötab ta diagnostikakeskuses nr 3.
Rohkem kui 20 aastat tagasi algas maailmas meie aja kõige kohutavama ja arusaamatuima viirushaiguse AIDSi epideemia. Selle nakkavavus, kiire levik ja ravimatus on toonud haigusele "kahekümnenda sajandi katku" kuulsuse.
Päritolu ajalugu
Omandatud immuunpuudulikkuse viirus (AIDS), mille põhjustab inimese immuunpuudulikkuse viirus (HIV), on surmav haigus, mida praegu ei ravita.
Mõned teadlased usuvad, et HIV-viirus kandus ahvidelt inimestele umbes 1926. aastal. Hiljutised uuringud näitavad, et inimene sai selle viiruse Lääne-Aafrikas. Kuni 1930. aastateni ei avaldunud viirus end kuidagi. 1959. aastal suri Kongos mees ja hilisemad meditsiiniuuringud, mis analüüsisid tema haiguslugu, näitasid, et tegemist oli tõenäoliselt esimese registreeritud AIDS-i põhjustatud surmajuhtumiga maailmas. 1969. aastal registreeriti Ameerika Ühendriikides prostituutide seas esimesed AIDS-i sümptomitega haigusjuhtumid. Siis ei pööranud arstid neile erilist tähelepanu, pidades neid haruldaseks kopsupõletiku vormiks. 1978. aastal ilmnesid homoseksuaalidel USAs ja Rootsis ning heteroseksuaalsetel meestel Tansaanias ja Haitil sama haiguse sümptomid.
Ja alles 1981. aastal teatas haiguste tõrje ja ennetamise keskus (CDC) uue haiguse avastamisest noortel homoseksuaalidel Los Angeleses ja New Yorgis. USA-s on tuvastatud umbes 440 HI-viiruse kandjat. Umbes 200 neist inimestest on surnud. Kuna enamik patsiente olid homoseksuaalid, nimetati uut haigust geidega seotud immuunpuudulikkuseks (GRID) või geivähiks.
5. juunil 1981 kirjeldas Ameerika Ühendriikide teadlane Haiguste Kontrollikeskuses Michael Gottlieb esimest korda uut haigust, mis mõjutab sügavalt immuunsüsteemi. Põhjalik analüüs viis Ameerika teadlased järeldusele varem tundmatu sündroomi olemasolu kohta, mis 1982. aastal nimetati omandatud immuunpuudulikkuse sündroomiks (AIDS) - omandatud immuunpuudulikkuse sündroom (AIDS). Samal ajal nimetati AIDS-i nelja "H" haiguseks, ingliskeelsete sõnade suurtähtede järgi - homoseksuaalid, hemofiiliahaiged, haitilased ja heroiin, tuues nii esile uue haiguse riskirühmad.
Immuunpuudulikkust (immuunsuse vähenemist), mille all AIDS-i patsiendid kannatasid, esines varem vaid enneaegsete vastsündinute kaasasündinud defektina. Arstid leidsid, et neil patsientidel ei olnud immuunsuse langus kaasasündinud, vaid see on omandatud täiskasvanueas.
1983. aastal tegi prantsuse teadlane Montagnier kindlaks haiguse viirusliku olemuse. Ta leidis AIDS-i patsiendilt eemaldatud lümfisõlmest viiruse, nimetades seda LAV-ks (lümfadenopaatiaga seotud viirus).
24. aprillil 1984 teatas Marylandi ülikooli inimviroloogia instituudi direktor dr Robert Gallo, et on leidnud AIDSi tõelise põhjuse. Tal õnnestus viirus AIDSi patsientide perifeersest verest eraldada. Ta eraldas retroviiruse nimega HTLV-III (Human T-lymphotropic virus type III). Need kaks viirust leiti olevat identsed.
1985. aastal leiti, et HIV kandub edasi kehavedelike kaudu: veri, sperma, rinnapiim. Samal aastal töötati välja esimene HIV-test, mille alusel hakati USAs ja Jaapanis HIV-i suhtes testima annetatud verd ja selle preparaate.
1986. aastal teatas Montagnieri rühm uue viiruse nimega HIV-2 (HIV-2) avastamisest. HIV-1 ja HIV-2 genoomide võrdlev uuring on näidanud, et evolutsiooniliselt on HIV-2 HIV-1-st kaugel. Autorid väitsid, et mõlemad viirused eksisteerisid ammu enne kaasaegset AIDS-i epideemiat. HIV-2 eraldati esmakordselt 1985. aastal Guinea-Bissau ja Cabo Verde saarte AIDS-i patsientidelt. Uuringud on näidanud, et HIV-2 ja HIV-1 põhjustatud haigused on iseseisvad infektsioonid, kuna on erinevusi patogeenide omadustes, kliinikus ja epidemioloogias.
1987. aastal kiitis Maailma Terviseorganisatsioon heaks AIDSi tekitaja nimetuse – "inimese immuunpuudulikkuse viirus" (HIV ehk ingliskeelses lühendis HIV).
1987. aastal loodi WHO ülemaailmne AIDSi programm ja Maailma Terviseassamblee võttis vastu ülemaailmse AIDSi strateegia. Samal aastal võetakse mitmes riigis patsientide ravis kasutusele esimene viirusevastane ravim, asidotümidiin (zidovudiin, retroviir).
Tuleb rõhutada, et HIV ja AIDS ei ole sünonüümid. AIDS on laiem mõiste ja tähendab immuunpuudulikkust. See seisund võib tekkida erinevatel põhjustel: krooniliste kurnavate haiguste, kiirgusenergiaga kokkupuutumise korral, immuunsüsteemi defektidega lastel ja eakatel patsientidel, kellel on nõrgenenud immuunkaitse, mõned ravimid ja hormonaalsed ravimid. Praegu kasutatakse nimetust AIDS vaid ühe HIV-nakkuse staadiumi tähistamiseks, nimelt selle manifestatsiooni staadiumile.
HIV-nakkus on uus nakkushaigus, mida nimetati enne selle patogeeni avastamist omandatud immuunpuudulikkuse sündroomiks (AIDS). HIV-nakkus on progresseeruv inimtekkeline verega kokkupuutuva infektsioonimehhanismiga nakkushaigus, mida iseloomustab immuunsüsteemi spetsiifiline kahjustus koos raske immuunpuudulikkuse tekkega, mis väljendub sekundaarsete infektsioonide, pahaloomuliste kasvajate ja autoimmuunprotsesside kujul.
Allikas HIV-nakkus on AIDS-iga inimene või asümptomaatiline viirusekandja. Peamine nakkuse edasikandumise mehhanism on kokkupuude verega. Haigus levib seksuaalvahekorras, eriti homoseksuaalsete inimestega; nakatunud emalt lapsele raseduse ajal platsenta kaudu, sünnituse ajal, rinnaga toitmise ajal emalt lootele; pardlite ja muude augustamis- ja lõikeesemete, hambaharjade jms kaudu. HIV-i epidemioloogid ei luba levida õhu kaudu ja fekaal-suu kaudu, kuna HIV-i eritumine röga, uriini ja väljaheitega on väga ebaoluline ning vastuvõtlike rakkude arv seedetrakt ja hingamisteed.
Samuti on olemas kunstlik levikutee: meditsiiniliste ja diagnostiliste manipulatsioonide ajal viiruse tungimisega läbi kahjustatud naha, limaskestade (vere ja selle preparaatide ülekandmine, elundite ja kudede siirdamine, süstid, operatsioonid, endoskoopilised protseduurid jne), kunstlikud seemendamine, ravimite intravenoosse manustamisega, mitmesuguste tätoveeringute tegemine.
Riskirühma kuuluvad: passiivsed homoseksuaalid ja prostituudid, kellel on suurem tõenäosus limaskestade kahjustamiseks mikropragude näol. Naiste hulgas on peamiseks riskirühmaks narkomaanid, kes süstivad narkootikume veenisiseselt. Haigete laste hulgas on 4/5 lapsi, kelle emal on AIDS, nad on nakatunud HIV-i või kuuluvad teadaolevatesse riskirühmadesse. Sageduselt teisel kohal on lapsed, kes said vereülekannet, kolmandal hemofiiliahaiged, meditsiinitöötajad, kellel on professionaalne kontakt HIV-nakkusega patsientide vere ja muude bioloogiliste vedelikega.
Immuunpuudulikkuse viirus võib inimkehas eksisteerida kümme kuni kaksteist aastat, ilma et ta end kuidagi näitaks. Ja paljud inimesed ei pööra piisavalt tähelepanu selle ilmingu esialgsetele tunnustele, võttes neid teiste, esmapilgul mitte ohtlike haiguste sümptomiteks. Kui raviprotsessi õigeaegselt ei alustata, algab HIV-i viimane etapp – AIDS. Immuunpuudulikkuse viirus võib saada aluseks teiste nakkushaiguste tekkele. Koos AIDSi haigestumise riskiga suureneb ka teiste nakkushaiguste risk.
Sümptomid
Viimane etapp - AIDS - kulgeb kolmes kliinilises vormis: onko-AIDS, neuro-AIDS ja nakkus-AIDS. Onko-AIDS avaldub Kaposi sarkoomi ja ajulümfoomina. Neuro-AIDS-i iseloomustavad mitmesugused kesknärvisüsteemi ja perifeersete närvide kahjustused. Mis puutub nakkuslikku AIDS-i, siis see väljendub paljudes infektsioonides.
HIV üleminekuga lõppstaadiumisse – AIDS-i – muutuvad haiguse sümptomid selgemaks. Inimest hakkavad üha enam kimbutama erinevad haigused, nagu kopsupõletik, kopsutuberkuloos, herpesviirus ja muud haigused, mida nimetatakse oportunistlikeks infektsioonideks. Just nemad viivad kõige kohutavamate tagajärgedeni. Sel ajal muutub immuunpuudulikkuse viirus tõsiseks haiguseks. Juhtub, et patsiendi seisund on nii tõsine, et inimene ei suuda isegi voodist tõusta. Sellised inimesed ei ole enamasti isegi haiglaravil, vaid on kodus lähedaste inimeste järelevalve all.
Diagnostika
HIV-nakkuse laboratoorse diagnoosimise peamine meetod on viiruse antikehade tuvastamine ensüümiga seotud immunosorbentanalüüsi abil.
Ravi
Meditsiini praeguses arengujärgus ei ole ühtegi ravimit, mis suudaks seda haigust täielikult ravida. Kuid HIV-ravi õigeaegse alustamisega on võimalik immuunpuudulikkuse viiruse AIDS-i tekkeks ülemineku hetke pikaks ajaks edasi lükata ja sellest tulenevalt pikendada patsiendi enam-vähem normaalset eluiga.
Juba on välja töötatud raviskeemid, mis võivad haiguse arengut oluliselt pidurdada ning kuna nakatumine kulgeb enamikul juhtudel kaua, siis võib selle aja jooksul loota ka efektiivsete raviainete loomist.

Inimkonna peamine probleem on võimetus reageerida HIV-le. Mis tahes nakkushaigusega tuleb võidelda, mõjutades patoloogilise protsessi arengumehhanismi. Kuid paraku viib iga katse retroviiruse tegevust takistada haiguse veelgi suurema levikuni maailmas.
Et teha kindlaks, kuidas patogeeniga toime tulla, hakkasid teadlased välja selgitama, kuidas viirus inimesteni jõudis ja kust HIV pärineb? Et mõista, kuidas AIDS ilmus, ja teha kindlaks selle reservuaar looduses, on planeedi targeimad inimesed reisinud üle kogu maailma. Selle tulemusena seostati HIV-i tekkimist ahvidega, kes elavad Aafrika lõunapoolsetel aladel. Nende loomade uurimisel õnnestus HIV-viirus isoleerida. Nagu selgus, leiti HI-viirust suures koguses süljest, spermast, tupesekreedist ja haigete loomade verest. Üllataval kombel ei tajunud ahvid patogeeni esinemist kehas, kuna see ei põhjustanud terviseseisundis muutusi. Meditsiinis nimetatakse seda nähtust viirusekandjaks.

Loodusseaduste järgi on inimesel nn kaasasündinud (liigi) immuunsus paljude haiguste suhtes, mida põevad ainult loomad. Kõige levinumad neist on:
- Loomade katk.
- Soolegripp.
Kui kaua inimesed on nakatunud ja kes oli esimene, kes AIDS-i haigestus, on võimatu kindlaks teha, sest alles 20. sajandi keskpaigas sai võimalikuks nakatunud inimese immuunsüsteemi muutusi jälgida ja hinnata.
Kuidas inimesed AIDS-i said?

HIV-nakkuse ilmnemine inimestel on seotud vereosakeste hammustamise või allaneelamisega haige looma rümba lõikamisel naha terviklikkuse rikkumise tõttu. Millal see täpselt juhtus, pole täpselt teada, kuid esimene kliiniline kinnitus HIV-i ja AIDS-i kohta registreeriti 1981. aastal, kui Los Angeleses uuriti geide rühma. Kunagi teadusmaailmas, ühel üldülevaate konverentsil, ilmus juhtum mehega, kes suri 1959. aastal Kongos paljudesse nakkushaigustesse. Hiljem usuvad teadlased 99%, et see patsient kaotas elu just AIDSi tõttu. Ametlikult on see mees esimene aidsihaige. Ei ole võimalik välja selgitada, kes on esimene HIV-nakatunud inimene maailmas, kuigi paljud teadlased väidavad, et see oli Aafrika läänepoolsetelt aladelt pärit patsient.
HIV-nakkuse (AIDS) ajalugu

HIV-nakkuse kui spetsiifilise haiguse ajalugu algab seksuaalrevolutsiooni algusest Ameerika Ühendriikides. Just siis hakkasid arstid märkama homoseksuaalsete meeste sarnast kliinilist pilti ja haiguste kulgu. See esindas suurt hulka oportunistliku taimestiku põhjustatud haigusi. Enamikul juhtudel on sellised patoloogiad inimestel võimatud, kuna immuunsüsteem pärsib selle taimestiku arengut ja aktiveerumist. Sel ajal uskusid mõned teadlased, et just meie kehas elavad mikroorganismid on inimese nõrgenenud immuunstaatuse peamised provokaatorid. Sellega seoses kaasneb AIDS-i viiruse (HIV-nakkuse) avastamise ajalooga palju kõmu ja ebakindlust. Kuna AIDSi ajalugu seostatakse homoseksuaalidega, hakkasid mõned meditsiiniringkondade liikmed seda haigust nimetama "homoseksuaalseks vähiks". Kui sai selgeks, et sellise tormilise haiguspildi põhjuseks on immuunpuudulikkus, tekkis uus nimi “Gay Immunodeficiency Syndrome”.
Teadlase Michael Gottliebi HIV-i avastamise ajalugu

Üheksakümnendate aastate alguses rääkis Michael Gottlieb ülemaailmse meditsiiniringkondadega uue meditsiiniüksuse tuvastamisel. See üksus oli haigus, millega kaasnes inimese immuunseisundi katastroofiline langus. Selle aruande ajal märkas enamik teadlasi Michael Gottliebi kirjeldatud haiguse kliinilise pildi uskumatut sarnasust haiguse varem tuvastatud sümptomitega, mida nimetatakse "omandatud immuunpuudulikkuse sündroomiks". Autori viga seisneb selles, et teadlane tuvastas haiguse peamise põhjusena mingi tundmatu teguri, mis soodustab immuunpuudulikkuse teket, mitte homoseksuaalseid kontakte ja narkootikume. Teine võimalus, mida teadlased pidasid haiguse põhjuseks, oli immuunsüsteemi kaasasündinud patoloogia, mis lõpuks avaldus täiskasvanueas.
Mis aastal AIDS-i viirus (HIV) avastati ja avastati?

1983. aastal eemaldas teadlane Montagnier AIDS-i patsiendilt lümfisõlme. HI-viiruse tekkelugu ja selle kirjeldamine immuunpuudulikkuse tekitajana algab täpselt sellest aastast. Ta tegi kindlaks, et AIDSi alguse põhjustab viiruspatogeen.
Teadlane Robert Gallo teatas HIV-i avastamisest. See juhtus 1984. aastal, kui HI-viirus eraldati. Kuulus teadlane eraldas patogeeni ühe oma AIDSi diagnoosiga patsiendi perifeersetest vererakkudest. Kui ta avaldas arvamust HIV-i haiguse ajaloo ja uurimistulemuste kohta, selgus, et Montagnieri ja Gallo teadustöö on peaaegu identne. Sellest hetkest alates peetakse neid mõlemaid teadlasi esimesteks inimesteks maailmas, kes avastasid, kust HIV (AIDS) pärineb. Ja seetõttu küsimusele: kes avastas AIDSi, on vastuseks teadlased Gallo ja Montagnier. Järgmise sammuna haiguse vastu võitlemisel tuli välja selgitada, kust HIV pärineb ja kuidas seda ravida?
Mis aastal AIDSi viirus avastati? AIDS on HIV-nakkuse viimane staadium, millega kaasneb oportunistliku floora areng ja kiire aktiivsus inimkehas. Selle haiguse põhjustaja tuvastati varem kui immuunpuudulikkuse viirus, kuna need on sageli kõige lihtsamad mikroorganismid, mida pole isegi valgusmikroskoobi all raske leida.
HIV päritolu teooriad

Inimkond on aastaid sõdinud retroviirusega, mille päritolu on kirjeldatud vaid teoreetiliste oletustena. AIDS kui haigus avastati aastaid tagasi. Kuid tulised vaidlused selle üle, kuidas, miks ja millal AIDS maailmas ilmus, kestavad endiselt. Teadlased on juba ammu kindlaks teinud, kust AIDS (HIV) pärineb, kuid kuidas see viirus muteerus ja inimesteni jõudis, põhjustades nii suuri tervisemuutusi, võib vaid oletada.
Esimene teooria HIV-i arengu ajaloost meenutab sisuliselt Hollywoodi märulifilmi, kuid seda ei tohiks välistada, sest meie maailmas on kõik võimalik. Ühes USA sõjaväelaboris leiutati massihävitusrelvad, mis pidid põhjustama inimese kehas püsivaid muutusi, et vähendada tema tervise kvaliteeti ja varajast surma. Arenduse käigus väljus üks katsetest kontrolli alt. See tõi kaasa viiruse leviku ja ohu tekkimise kogu inimkonna olemasolule. Selle teooria saab ümber lükata asjaoluga, et immuunpuudulikkuse põhjustaja on Aafrikas.
Teine teooria AIDSi ajaloost maailmas

Viirus eraldati mutatsiooni teel, et uuendada inimeste loomuliku valiku põhimõtet. Seoses meditsiiniteenuste arengust ja täiustamisest tingitud maakera ülerahvastatusega on vaja vahendeid, mis hoiavad planeedi rahvaarvu nõutavates piirides, hoides ära inimeste arvukuse kasvuga kaasneva nälja ja tööpuuduse.
Teooria lükkavad ümber kallid laborikatsed, mida valitsused oma kodanikele turvalise elu tagamiseks kinni maksavad. Kuigi kui vaadata seda, et need katsed sageli positiivseid tulemusi ei too, siis võime rääkida suurest tõenäosusest selle teooria kinnituseks.
Kolmas teooria, mis ütleb, kust AIDS tuli maailmas

Ta on üks hullumeelsemaid ja uskumatumaid. Selle hüpoteesi lükkab ümber suur hulk teaduslikke fakte, kuid selle olemasolu arstide ja tavainimeste seas õigustavad erinevad müüdid ja legendid, mis on AIDSi kui sajandi haiguse ajaloost üle kasvanud.
See teooria ütleb, et tegelikult HI-viirust ei eksisteeri. Ja nakatunud inimestel täheldatud patoloogilised muutused on seotud immuunsüsteemi ebastandardse reaktsiooniga võõrale valgule, mis siseneb inimese verre koos mehe spermaga. See teooria põhineb asjaolul, et esimest korda avastati haigus homoseksuaalidel ja nad, nagu teate, kasutavad harva mehaanilisi rasestumisvastaseid vahendeid. Pärasooles on palju veresooni, mille kaudu organism suudab väljaheitest järelejäänud vee tagasi kehasse imeda. See vedelate molekulide imendumise mehhanism kaitseb keha liigse niiskuse kadumise eest, mis võib viia dehüdratsioonini. Nende pooride kaudu satuvad aktiivse partneri sperma valgud passiivse partneri verre, kus põhjustavad immuunsüsteemi spetsiifilise reaktsiooni ja selle edasise muutumise.
Sarnane teooria eksisteerib ka mõnede günekoloogiliste haiguste patogeneesi mehhanismides ja etappides. Näiteks on naiste viljatusel sageli immuunne põhjus. Seda tegurit peetakse naise immuunsüsteemi patoloogiliseks tajumiseks mehe spermas sisalduvast võõrvalgust. Tulemuseks on patsiendi kaitsemehhanismide "sõjakas" tegevus tema partneri ejakulaadi vastu, mis lõpeb spermatosoidide lõhenemise ja hävimisega. Immuunsuse sellise käitumise algpõhjuseks peetakse mehe ejakulaadi sattumist naise makku koos haavandite ja limaskesta erosioonidega.
Esmapilgul on sellised teooriad uskumatud ning neil on palju vastuolulisi ja ebatõeseid punkte. Kuid ka nende biokeemiline ja füsioloogiline alus on fikseeritud. Selle teooria ümberlükkamine on AIDS-i viirusliku etioloogia teaduslik kinnitus ja HIV-viiruse kui selle haiguse põhjustaja eraldamine.
HIV (AIDS) arengu ajalugu Venemaal

Kui Venemaal ilmus esimene AIDS-iga inimene, huvitab see küsimus paljusid. Meie riigis on kõik tervishoiujõud suunatud HI-viiruse vastu võitlemisele, selle haiguse ennetamiseks ja raviks venelaste seas kulutatakse miljoneid raha. Riikliku programmi tulemusena, mille raames on peaaegu kõigis regionaalsetes ja territoriaalsetes punktides avatud AIDS-i patsientide uurimise, ravi ja erakorralise ennetamise keskused. Nendes keskustes on suur hulk seadmeid, mis on kooskõlas uusimate tehnoloogiliste uuendustega. Need võimaldavad teil õigesti diagnoosida, määrata sobiva ravi ning viia läbi vajalikud laboratoorsed ja instrumentaalsed uuringud, et tuvastada, kinnitada ja ravida mis tahes kategooria tüsistusi, mis alati kaasnevad HIV-i viimase neljanda etapiga.
HIV-i (AIDSi) tekkelugu Venemaal sai alguse 20. sajandi lõpus. Siis teati NSV Liidus juba uuest haigusest, mille põhjustas HIV-nakkus, AIDS-i viiruse päritolu. Nakatumist peeti toona võõraks kurioosumiks ja elanikkonna vähese teadlikkuse tõttu ei tajutud seda ohtliku haigusena. Esimesed AIDSi (HIV) juhtumid Venemaal registreeriti üheksakümnendate lõpus, 2000. aasta alguses. Sel ajal hakkasid Venemaad külastama paljud nii Euroopa riikide kui ka USA kodanikud. Samuti märgiti ära suur hulk turiste Aafrikast, kes tulid seda suurepärast riiki vaatama. Perestroika ajal filmitud film "Intergirl" puudutab selle haiguse teemat, millesse NSV Liidu kodanikud nakatuvad välismaalastelt kaitsmata seksuaalvahekorra ajal. Film käsitleb konkreetselt inimese immuunpuudulikkuse viiruse põhjustatud haigust ja seda, et elanikkond ei olnud täiesti teadlik võimalikust ohust, mis tuleneb intiimsusest teise riigi kodanikuga. Kes sai NSV Liidus esimeseks HIV-i nakatunuks, jääb teadmata.
Millal HIV-viirus Venemaal ilmus?

1985. aasta meremehe haigestumise juhtum on ametlikult dokumenteeritud. Temast sai esimene AIDSi ohver, kellel diagnoositi laboratoorselt kinnitus. See juhtum sai suureks sensatsiooniks ja tõi patsiendi perele palju leina. Meremees on esimene inimene, kes Venemaal AIDS-i haigestub. Mõnede allikate väitel juhtus see seksuaalse kontakti ajal kerge voorusliku naisega ühes riigis, mida ta oma reisi ajal külastas. Patsiendil diagnoositi AIDS, ta suri sellesse haigusesse kuue kuu jooksul. Mõne aja pärast tuli mehe perel teise linna kolida, kuna kuuldus “sugulaste nakkavusest” levis üsna kiiresti.
Umbes samal aastal registreeriti Venemaal sama haiguse juhtumeid külalisüliõpilastel Keeniast ja teistest Aafrika riikidest. On väga raske kindlaks teha, kus HIV esmakordselt Venemaal ilmus, kuna dokumentide maht on uskumatu. Ja miks see nii on, kui 90ndate lõpuks registreeriti kogu Venemaal üle 150 HIV-nakkuse juhtumi. Haigusjuhtumeid registreeriti nii täiskasvanute kui ka laste seas. Ühes epideemiakoldes tuvastati üle 20 sünnitusmajas viibinud beebi nakatumise juhtumi nakatunud emalt ja tema vastsündinud lapselt. Selle põhjuseks oli meditsiinitöötajate hoolimatus, kes lubas haiglaosakonna patsientide jaoks kasutada mittesteriilset süstimisvarustust.
Sellest ajast alates on HIV-nakkuse esinemissagedus suurenenud ja viinud järk-järgult suure hulga immuunpuudulikkusest tingitud surmajuhtumiteni. Moskvas ehitati esimene AIDS-i keskus patsientide teenindamiseks ja ravimiseks ühe selle haiguse uurimisega tegeleva instituudi baasil.

Nüüd on kõikides piirkondades meditsiiniülikoolide ja suurte meditsiinikliinikute baasides avatud ja aktiivselt tegutsevad AIDS-i keskused, mis pakuvad hädaolukordade ennetamist, diagnoosimist, ravi ja kõigi arstiabi otsivate patsientide jälgimist.
Hetkel on teada, et HIV ei levi vee, toidu ega naha kaudu. Seetõttu saab nakatunud inimeste ohust rääkida ainult otsesel kokkupuutel nende verega ja kaitsmata seksi võimalusest, õigeaegse ravi puudumisel on suur ka retroviiruse ülekandumise tõenäosus imikule. Mis tahes muu patogeeniga nakatumise meetod on äärmiselt raske, seetõttu ei tohiks haigeid vältida.
Teave inimese immuunpuudulikkuse viiruse kohta peab olema täielikult omandatud, kuna praegu on ainult teadmised selle haiguse kohta ja ennetavad meetmed suunatud nakatumise ärahoidmisele, suudavad haigust ennetada ja kaitsta patogeeni sissetoomise eest.